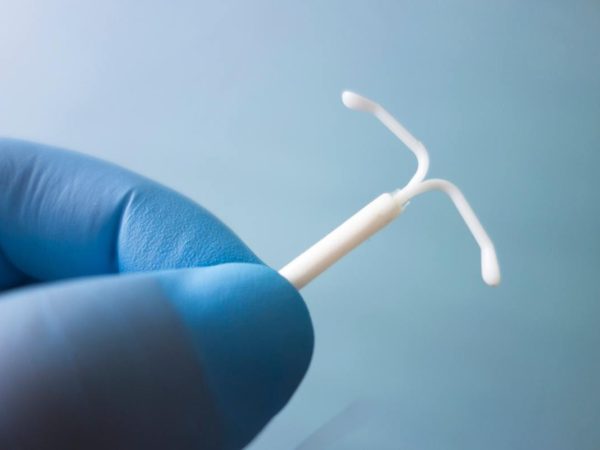
Sind Sie allergisch gegen Ihr Kupfer-IUP?
Die Exposition gegenüber Kupfer ist recht häufig, aber Forschungsdaten deuten darauf hin, dass durchschnittlich fast 4 % der Menschen, die Kupfer ausgesetzt sind, bei Tests allergische Reaktionen zeigen. Kupfer-Intrauterinpessare sind….